Гепатоз, вызванный злоупотреблением спиртного, является довольно распространенной болезнью. Недуг характеризуется разрушением печени, которое провоцирует этанол. Алкогольный гепатоз может развиваться при регулярном употреблении даже небольших порций выпивки.
Любой горячительный напиток способен спровоцировать этот патологический процесс. На скорость его развития влияет частота употребления выпивки и количество принимаемого алкоголя. Как проявляется и лечится заболевание?
Причины и механизм развития
Развитие гепатоза провоцируют алкогольные напитки (гепатоциты), которые пагубно действуют на клетки печени. Последние постепенно разрушаются, сменяясь образовавшейся фиброзной тканью. Вследствие этого, орган начинает давать сбои, что сказывается на состоянии всех систем.
Попадая в организм, этиловый спирт преобразовывается в ядовитое вещество под названием уксусный альдегид.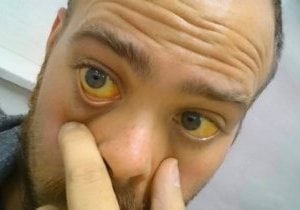
Образовавшиеся токсины провоцируют различные патологические реакции:
- Происходит интоксикация печени, что приводит к гибели ее клеток.
- Нарушается синтез фосфолипидов, необходимых в строительстве клеточных мембран. Вследствие этого клетки лишены полноценного питания и нормальной передачи сигналов.
- Усиливается выделение белков, сигнализирующих о воспалительном процессе в организме. При этом активизировавшийся иммунитет начинает атаковать печеночные клетки. Этот эффект возникает вследствие ухудшения клеточной проницаемости.
- Развивается гипоксия (кислородное голодание). Этому способствует накопление жирных кислот в печени.
- Орган начинает увеличиваться.
Так как триглицериды (жирные кислоты) не усваиваются мышечной тканью, с ростом их количества возникает дегенерация печени. Поэтому недуг еще называют жировым алкогольным гепатозом.
Чтобы началось развитие патологического процесса, в организм должен регулярно, на протяжении длительного периода, поступать этиловый спирт.
Среди факторов, которые могут способствовать разрушению печеночных клеток:
- Избыточный вес.
- Большое содержание холестерина в составе крови. Вещество накапливается в тканях и препятствует работе органов.
- Несбалансированный рацион. Игнорирование общих рекомендаций относительно питания становится причиной дефицита витаминов и полезных минералов. На фоне этого количество вредных жиров и токсинов может возрастать.
- Регулярное облучение радиоволнами.
- Неправильное лечение медикаментозными средствами. Терапия препаратами отрицательно отражается на состоянии печени.
- Плохая экология.
- Сахарный диабет. Вследствие этой патологии нарушается метаболизм и накапливаются опасные жиры.

- Отсутствие физической нагрузки. Пассивный образ жизни нередко становится причиной ожирения, которое отрицательно влияет на состояние печени.
- Воспаление в печеночных тканях.
- Заболевание других внутренних органов.
- Регулярные эмоциональные встряски.
- Гормональные нарушения.
Симптомы и возможные осложнения
Алкогольный гепатоз подразделяется на три стадии. Во время первой изменениям подвергаются лишь те участки органа, в которых собирается жир. Второй этап обычно наступает, если больной игнорирует болезнь и отказывается лечиться.
В этом случае пораженные участки постепенно срастаются, триглицериды продолжают накапливаться, а здоровая ткань сменяется соединительной. Последнюю стадию определяет развитие фиброза. При этом соединительная ткань разрастается и заменяет основную.
Для второго и третьего этапа свойственны тошнота, рвота, изжога, отрыжка, проблемы в работе органов пищеварения, метеоризм и диарея. Больной может также столкнуться с ощущением тяжести в районе правого подреберья. Вполне вероятны развитие желтухи и потеря веса. Кожные покровы пациента приобретают земляной цвет. На них могут появляться сосудистые звездочки и пятна.
При тяжелом течении гепатоза возможны:
- общая слабость;

- повышение температуры тела;
- разлады психологического характера;
- нарушение сердечного ритма;
- ощущение подавленности и проблемы с сознанием;
- головокружение;
- сильная боль в правом боку.
При диагностике наблюдается увеличение печени. Недугу также сопутствует печеночная недостаточность. В этом случае больной нуждается в срочной госпитализации и назначении лечения.
Если игнорировать состояние здоровья, алкогольный гепатоз вызывает более серьезные проблемы. Иногда недуг заканчивается летальным исходом.
Среди осложнений чаще всего наблюдаются:
- цирроз;
- асцит (скопление жидкости в брюшной полости);
- новообразования;
- проблемы в работе мочеполовой системы и ЖКТ (желудочно-кишечного тракта);
- перитонит (воспалительный процесс в органах брюшной полости).
Первое, что рекомендуется сделать больному – это, конечно, отказаться от приема алкогольсодержащих напитков. Если продолжать пить, лечение будет бесполезным.
Диагностика и лечение гепатоза
Диагностика гепатоза начинается с осмотра и опроса пациента. При подозрении на печеночную патологию врач может назначить:
- Анализ мочи и крови (общий и биохимический). Большое количество билирубина и жирных кислот в исследуемых образцах является подтверждением наличия проблем в работе печени.

- УЗИ (ультразвуковое исследование) органа. Помогает выявить изменения структуры, формы и размеров печени, а также проверить наличие новообразований.
- Биопсию. Изучение образца печеночной ткани позволяет определить присутствие жировой составляющей.
- Гепатографию (рентгенологическое или радиоизотопное исследования).
Определив клиническую картину, специалист назначает лечение. Стратегия терапии зависит от степени тяжести недуга и особенностей организма пациента. При серьезных проблемах больной может быть госпитализирован.
В некоторых случаях возможно оперативное вмешательство. Медикаментозные средства и дозировка подбираются индивидуально.
Специалист может назначить такие препараты:
- Лекарства, понижающие уровень холестерина. Эти средства благоприятно влияют на жировой обмен и расщепление липидов.
- Медикаменты, которые улучшают метаболизм.
- Составы противотоксичного назначения. Они благоприятствуют очищению печеночных тканей.
- Антиоксиданты. Улучшают обменные процессы и циркуляцию крови.
- Лекарственные средства, которые содержат ферменты и нормализуют состояние пищеварительной системы.
- Гепапротекторы. Защищают орган и способствуют его восстановлению.
- Витаминные комплексы.
Оказать помощь в борьбе с недугом может также народная медицина. Некоторые люди советуют включить в рацион куркуму с корицей, которые защищают и восстанавливают поврежденный орган.
Используются травяные отвары. Календула, бессмертник, шиповник, а также кукурузные рыльца измельчаются и заливаются кипятком. Отвар настаивают 2 часа и пьют дважды в день перед едой.
Применение морковного сока в качестве профилактического средства тоже может давать хорошие результаты. Необходимо каждое утро выпивать 200 мл на пустой желудок.
Профилактика и питание
Поможет предупредить развитие патологического процесса диетическое питание. При терапии алкогольного гепатоза особый рацион является обязательным условием выздоровления.
Пациенту нужно отказаться от:
- сала и жирных сортов мяса;
- молочных, а также кисломолочных продуктов с высокой концентрацией жира (сливочного масла, твердого сыра, молока, сметаны, творога);
- майонеза, вредных соусов и маргарина;
- соленого, жареного и острого;
- копченостей;
- сладостей;
- фаст-фуда;
- кофеина и сладких газированных напитков.
Окажут положительное влияние на организм при гепатозе фрукты, ягоды, мед, орехи и свежие овощи (особенно будут полезны брюссельская и цветная капуста). Пациент может употреблять нежирные сорта мяса, рыбу и нежирные продукты из молока.
Пищу рекомендуется принимать в сыром виде, запеченную и обработанную паром. Ее следует употреблять небольшими порциями 5-6 раз в сутки. Не стоит забывать о водном режиме. Выпивать в день нужно 1,5-2 литра воды.
При наличии почечных и сердечных патологий суточное количество потребляемой жидкости следует обсудить с лечащим врачом. Использовать можно очищенную воду, зеленый чай и свежевыжатые соки.
Чтобы избежать развитие алкогольного гепатоза, нужно:
- Максимально минимизировать прием алкоголя.
- Заниматься спортом. Прогулки на свежем воздухе станут отличной профилактикой болезни. При этом следует избегать переутомления.
- Правильно питаться. Рацион должны составлять качественные и полезные продукты, содержащие витамины и микроэлементы.
- Вовремя начинать лечение недугов воспалительного характера.
Следует также исключить психоэмоциональные встряски и депрессивные состояния. Активный образ жизни поможет предупредить эти патологии.

